導入後の眼科医へ向けて
トラブルを未然に防ぐ適応判断と処方のコツ
オルソケラトロジー治療を希望する患者(親)は増加傾向にあるが、導入初期においては成功事例の蓄積が重要と考える。そのためには、「ガイドライン第2版」の基準を遵守すること、患者の年齢層は未成年が76%を占めるため、「インフォームド・アセント」に則り丁寧に行うこと、非適応患者の選別と説明、が大切となる。
また、オルソケラトロジーのレンズフィッティングにおける最難点は、就寝装用時の眼球転位個人差や眼瞼圧などの情報を数値的に捉えることが困難なため、装用後の結果をトポグラフィで見て評価・対処することである。さらに就寝時は、偏位など多様なトラブルが発生することがあり、中には改善が困難なものもある。処方においてでき得ることは、角膜の情報を総合的に判断し、それをいかにレンズデザインに反映させるかで、良好なセンタリングの確保が重要となる。
初検時のチェックポイント
メーカーのマニュアルには、弱主経線値(flat K:FK)と目標矯正度数(target power:TP)からファースト処方するとあるが、単純に測定されたデータを処方値とするだけでは現実的に上手くいかないことが案外多い(メーカーにより必要な処方データは若干異なる)。トライアルレンズ装用だけでは判断に困ることも多々あり、角膜乱視が中等度以上などでは、処方レンズで評価しないと判断できないことが多い。メーカーにより30日以内はキャンセル保証もあるため、有効に活用するとよい。
以下に初検時のチェックポイントを挙げ、注意している点を解説する(図1)。
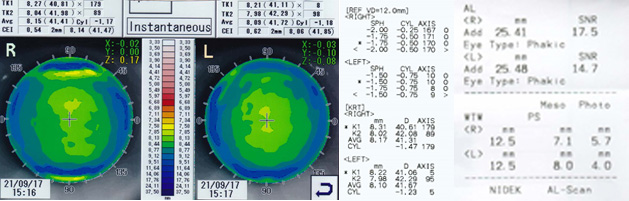
- (図1)装用前トポグラフィデータ・レフケラデータ・角膜径データ
-
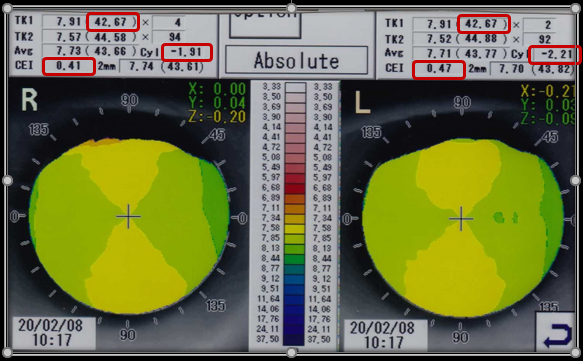
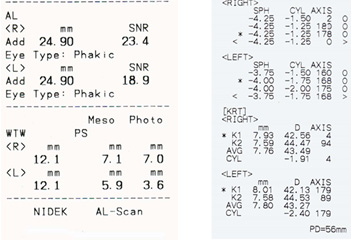
角膜曲率の度合い・近視度数・乱視度数とタイプ・離心率・角膜径のデータより、標準レンズデザインで対応できるかを評価し、適したレンズでトライアル装用をする.
角膜の情報を総合的に読み取り、特徴を分別して処方データ(レンズデザイン)に反映させる。良好なセンタリングへ導くためには、アライメントカーブ(alignment curve:AC)の設定が重要となる。なぜなら、処方値の数値(FK)がACに反映されるよう設計されているからである。カスタム設計をオーダーする場合も、主にこのACデザインを変更することとなる。
フラットな角膜(41.00D~を目安に)
フラットな角膜曲率の場合は、角膜径(white to white:WTW)が大きい傾向にあるため、 初回の処方からAC幅をワイド(レンズ直径ワイド)にすることで、良好なセンタリングをもたらすことが多い。※メーカー標準規格の直径は10.50mmや10.60mmであるが、それが個々に最適とは限らない(図2, 表1)。
- (図2)角膜屈折力(横軸)と角膜径(縦軸)
-
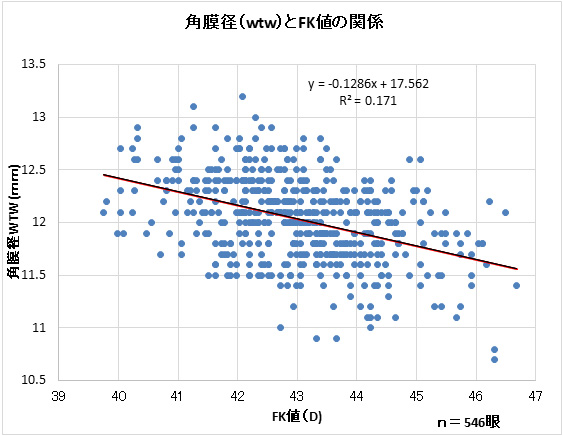
当院で採取した546眼のデータより表す.
- (表1)角膜径とレンズサイズの目安
-
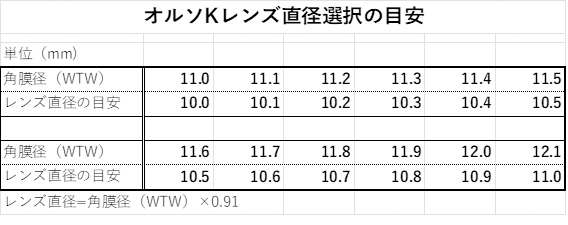
通常、フラットな曲率であるほどセンタリングの確保が難しいため、角膜乱視が軽度でもACを若干スティープに処方し、離心率が高い場合でもACをフラットに処方することは少ない (図3)。
- (図3)
-
<参考処方>
R) FK:41.00 TP:-1.75 DIA:11.00 ACsteep5
L) FK:41.25 TP:-1.75 DIA:11.00 ACsteep5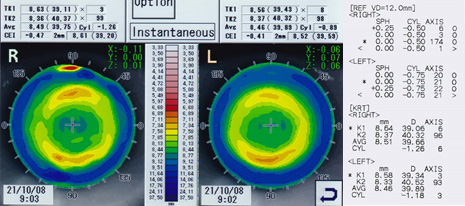
スティープな角膜(44.00D~を目安に)
スティープな角膜曲率の場合、個人差はあるが、比較的角膜径が小さい傾向にあるため、標準サイズの直径では角膜輪部を圧迫し(とくに垂直方向)、フィッティングもスティープになりやすい。結果的に, 矯正視力の不良を招く。
そのため、レンズ直径を小さく処方することが必要となるが、出来ればAC幅は変更せず、ベースカーブ(base curve:BC)直径での調整が望ましいと考える。なぜなら、ACはセンタリングに影響を及ぼす可能性が高いためである。
また、離心率が高ければACをフラットに処方し、逆に離心率が低い場合は、良好なセンタリング確保が困難なため、ACをスティープに処方する必要がある(図4)。
- (図4)
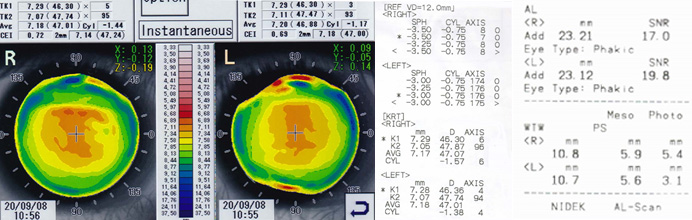
<参考処方>(通常)
R) FK:46.25 TP:-3.25 DIA:10.50
L) FK:46.25 TP:-3.25 DIA:10.50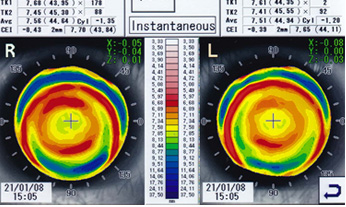
<カスタム処方>
R) FK:46.25 TP:-3.25 BC:5.70 DIA:10.20 AC:flat5
L) FK:46.25 TP:-3.25 BC:5.70 DIA:10.20 AC:flat5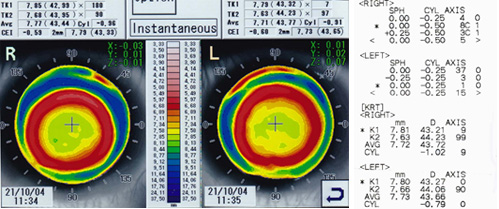
乱視のタイプ(-1.50D以上を目安に)
中度~強度な乱視を有する角膜も、センタリングに影響を与える。そのため、乱視度数とタイプに応じて対処することが、良好なセンタリングには欠かせない。
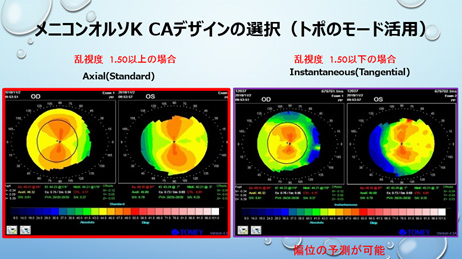
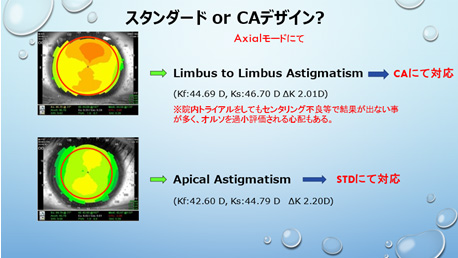
角膜乱視度数が-1.50D以上ある場合、トポグラフィのAxial(Absolute)モードにて、先ずは乱視のタイプを分別し、適したレンズデザインを選定する。歪み(砂時計形状)が輪部まで及ぶLimbus to Limbusであれば、乱視用デザインのレンズで処方する(メニコン社CAデザイン)。歪みが中心部に限定されたApicalタイプの乱視であれば、標準デザインを用いて若干スティープに処方することが多い。
離心率のデータは中間値であることが多いので参考までにとどめる (図5,図6,図7)。
- (図5)
-
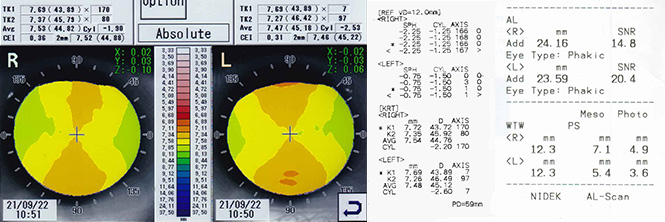
<参考処方>(メニコンCA)
R) FK:44.00 SK:45.25 TP:-2.25 DIA:11.00
L) FK:44.00 SK:45.50 TP:-0.75 DIA:11.00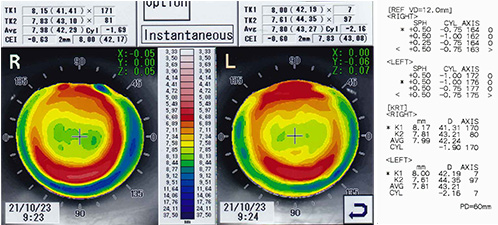
- (図6)
-
- (図7)
-
偏位
初検時にトポグラフィのモードをInstantaneousで見ることにより、装用後のレンズ偏位をある程度予測することができる。偏位が予測される場合は、あらかじめ角膜径などのデータを勘案してサイズアップ、または乱視度数によりACをスティープに処方する。 角膜乱視度数が-1.50未満の場合、Instantaneousモードを活用している(図8)。
- (図8)
-
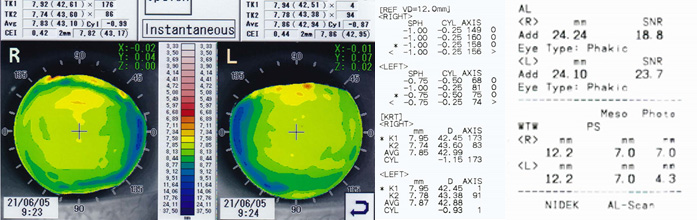
<参考処方>
R) FK:42.75 TP:-1.00 DIA:10.70
L) FK:42.50 TP:-0.75 DIA:10.70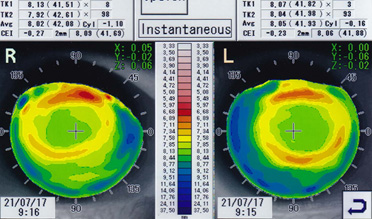
<カスタム処方>
R) FK:42.75 TP:-1.00 DIA:10.90 AC:steep5
L) FK:42.50 TP:-0.75 DIA:10.90 AC:steep5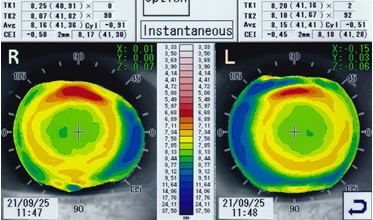
屈折度数
多様な屈折度数に対し、初診時に注意している点を述べる。
フラットな角膜曲率の場合、センタリングの確保もさることながら、近視度数が強くなるにしたがい視力の発現性は遅くなる傾向にある。矯正効果の限界も生じる。また、軽度な近視度数ならば矯正効果が早いとも限らない。
スティープな角膜曲率の場合は、センタリングさえ確保できれば、比較的早期に視力の矯正効果が見込まれる。ただし、中心部の物理的圧迫による角膜上皮障害の発生頻度は増す傾向にあるため、初回の屈折度処方値には注意している。ガイドライン内であればよいとは限らない。
乱視を有する場合は、角膜乱視と全乱視より残余乱視を予測し、適応を判断するよう心掛けている。過去の屈折矯正状態や眼精疲労にも配慮すべきである。
不同視の場合は、視力の発現性に左右眼で時間差を生じることが多いため、あらかじめ説明が必要である。
メーカーの選定
現在、日本で承認を得ているレンズを販売するメーカーは4社ある。それぞれに特徴はあるが、その選定は重要に感じる。当院では3社の取り扱いがあるが、現在は受注生産体制をとっているメーカーを選定する頻度が圧倒的に多い。その理由は、カスタムオーダーに対応できる点にほかならない。前述したように、初回のオーダーから様々な要素をレンズデザインに反映させている。最初は面倒に感じるかもしれないが、確認ポイントは決まっており、後の作業効率は確実に軽減すると実感している。そして何より、患者の満足度評価が高い。
また、国産メーカーは特注納期にも影響がないこと、処方相談体制やアフターフォローも、メーカー選定の重要な選択要素と考える。
トラブルシューティング
オルソケラトロジー治療中に起こり得る不良なパターンは多様にあるが、たいていは1~2カ月以内に顕在化する。そこで、適切な改善が必要となるが、大半は初検時データ情報の見落としによると実感する。
長期を経て現れる不良は、ケアの問題など、レンズデザイン以外が起因することも多い。そのため、定期検診は重要で、レンズチェックとケア指導も欠かせない。
さまざまな症状や原因・解決方法は, 各社のマニュアルを参照にされたい。トラブルシューティングの具体的な対処方法は、ACを変更するか(flat or steep)、あるいはレンズサイズを変更するかに限定されることが多く、あらかじめ本稿で解説した内容となる。詳細は、エキスパートに学ぶ!オルソケラトロジー導入の実際. 眼科グラフィック. 平岡孝浩編. メディカ出版, Vol11, 2022を参照いただきたい。
- 参考文献
-
小栗直美:エキスパートに学ぶ!オルソケラトロジー導入の実際. 眼科グラフィック. 平岡孝浩編. メディカ出版, Vol11, 44-51, 2022
【執筆者】小栗 直美(市立札幌病院前ひゃくまち眼科 院長)
